Enfermedad de Parkinson: cuáles son sus síntomas, causas y nuevos tratamientos

La enfermedad de Parkinson es un trastorno progresivo que afecta el sistema nervioso y las partes del cuerpo controladas por los nervios. Los síntomas aparecen lentamente. El primero puede ser un temblor apenas perceptible en una sola mano. Los temblores son habituales, aunque el trastorno también puede causar rigidez o una disminución del movimiento.
En las etapas iniciales de la enfermedad de Parkinson, el rostro puede tener una expresión leve o nula. Es posible que los brazos no se balanceen cuando una persona camina. El habla puede volverse suave o incomprensible. Los síntomas de la enfermedad se agravan a medida que la afección evoluciona.
A pesar de que la enfermedad de Parkinson no tiene cura, los medicamentos pueden mejorar notablemente los síntomas. En algunas ocasiones, el grupo médico puede sugerir una cirugía para regular determinadas zonas del cerebro y mejorar los síntomas.
Síntomas

Los signos y síntomas de la enfermedad de Parkinson varían según la persona, destacan expertos de Mayo Clinic. Los primeros signos pueden ser leves y pasar desapercibidos. Por lo general, los síntomas se manifiestan en un lado del cuerpo y continúan empeorando en ese lado, incluso cuando comienzan a afectar las extremidades de ambos lados.
Los signos y síntomas de la enfermedad de Parkinson pueden incluir los siguientes:
- Temblores. Los temblores, o sacudidas rítmicas, generalmente comienzan en una extremidad, como la mano o los dedos. Es posible que se frote el pulgar y el índice de un lado a otro, lo que se conoce como “temblor de rodamiento de la píldora”. Puede que tiemble la mano mientras está en reposo y que el temblor disminuya cuando se hace alguna tarea.
- Movimientos lentos (bradicinesia). Con el tiempo, la enfermedad de Parkinson puede retardar tus movimientos y hacer que las tareas simples te resulten complicadas y te lleven más tiempo. También es posible dar pasos más cortos cuando se camina o que resulte más difícil levantarse de una silla. Además, se pueden que arrastrar los pies al intentar caminar.
- Rigidez muscular. La rigidez muscular puede ocurrir en cualquier parte del cuerpo. Los músculos rígidos pueden causar dolor y limitar tu amplitud de movimiento.

- Deterioro de la postura y el equilibrio. Es posible que se adopte una postura encorvada. Además, podría una persona caerse o tener problemas de equilibrio como consecuencia de la enfermedad de Parkinson.
- Pérdida de los movimientos automáticos. Es posible que se reduzca la capacidad para realizar movimientos inconscientes, como parpadear, sonreír o mover los brazos al caminar.
- Cambios en el habla. Es posible que hable suavemente o rápidamente, insulte o dude antes de hablar. Además, el discurso puede volverse más monótono en lugar de seguir los patrones del habla habituales.
- Cambios en la escritura. Es posible que resulte difícil escribir y la letra puede parecer pequeña.
Factores de riesgo
Los factores de riesgo de la enfermedad de Parkinson incluyen los siguientes:
- Edad. Es poco frecuente que los adultos jóvenes tengan la enfermedad de Parkinson. Por lo general, comienza en la segunda mitad de la vida o en edad avanzada y el riesgo aumenta a medida que envejecemos. Las personas suelen contraer la enfermedad aproximadamente a partir de los 60 años. Si una persona joven tiene enfermedad de Parkinson, los servicios de consejería genética podrían ser útiles para tomar decisiones de planificación familiar. El trabajo, las situaciones sociales y los efectos secundarios de los medicamentos también son diferentes de los de una persona mayor con enfermedad de Parkinson, por lo que requieren consideraciones especiales.
- Herencia. Tener un familiar cercano con la enfermedad de Parkinson aumenta las posibilidades de padecer este trastorno. Sin embargo, el riesgo sigue siendo bajo, a menos que tengas muchos familiares con dicha enfermedad.
- Sexo. Los hombres son más propensos a tener la enfermedad de Parkinson que las mujeres.
- Exposición a toxinas. La exposición continua a herbicidas y pesticidas puede aumentar ligeramente el riesgo de tener la enfermedad de Parkinson.
Diagnóstico
No hay una prueba específica para diagnosticar la enfermedad de Parkinson, remarcan los Institutos de Salud de EEUU (NHI). Un médico capacitado en afecciones del sistema nervioso (neurólogo) diagnosticará la enfermedad de Parkinson con base en tus antecedentes médicos, una revisión de los signos y síntomas, una exploración física y una evaluación neurológica.
Es posible que el médico sugiera un tipo específico de tomografía computarizada por emisión de fotón único llamada “estudio del trasportador de dopamina”. Aunque esto puede ayudar a respaldar la sospecha de que tienes la enfermedad de Parkinson, los síntomas y el examen neurológico son los que finalmente determinarán el diagnóstico correcto. La mayoría de las personas no necesitan someterse a un estudio del trasportador de dopamina.
También se pueden usar pruebas por imágenes, como la resonancia magnética , la ecografía cerebral y la tomografía por emisión de positrones, para descartar otros trastornos. Sin embargo, estas pruebas no son particularmente útiles para diagnosticar la enfermedad de Parkinson.
A veces, diagnosticar esta enfermedad lleva algo de tiempo. Es posible que los proveedores de atención médica recomienden citas de seguimiento con neurólogos capacitados en trastornos del movimiento para evaluar la afección y los síntomas con el tiempo, a fin de diagnosticar la enfermedad de Parkinson.
Tratamientos

La enfermedad de Parkinson no tiene cura, pero los medicamentos pueden ayudar a controlar los síntomas, generalmente en forma notable. En algunos casos más avanzados, se puede aconsejar la cirugía.
El neurólogo personal también puede recomendar algunos cambios en el estilo de vida, especialmente, ejercicios aeróbicos constantes. En algunos casos, la fisioterapia que se centra en el equilibrio y la elongación desempeña un papel importante. Un patólogo del habla y el lenguaje puede ayudar a mejorar los problemas del habla.
Medicamentos contra el Parkinson

Los medicamentos pueden ayudar a controlar los problemas para caminar, relacionados con el movimiento y los temblores. Estos medicamentos aumentan o reemplazan la dopamina. Las personas que presentan la enfermedad de Parkinson tienen concentraciones bajas de dopamina en el cerebro. Sin embargo, la dopamina no se puede administrar directamente, ya que no puede entrar en el cerebro.
Después de comenzar el tratamiento para la enfermedad de Parkinson, los síntomas pueden mejorar considerablemente. No obstante, con el tiempo, los beneficios de los medicamentos con frecuencia disminuyen o se vuelven menos constantes. Por lo general, aun así puedes controlar los síntomas bastante bien.
Es posible que entre los medicamentos que el proveedor de atención médica recete se incluyan los siguientes:

- Carbidopa-levodopa. (Rytary, Sinemet, Duopa, otros), levodopa, el medicamento más eficaz contra la enfermedad de Parkinson, es una sustancia química natural que ingresa al cerebro y se convierte en dopamina. La levodopa se combina con la carbidopa (Lodosyn), que evita la conversión prematura de la levodopa en dopamina fuera del cerebro. Esto previene o disminuye los efectos secundarios, como las náuseas. Los efectos secundarios pueden ser náuseas o vahídos cuando te pones de pie (hipotensión ortostática). Después de algunos años, a medida que la enfermedad avanza, el beneficio de la levodopa puede disminuir, con una tendencia a fluctuar (deja de tener efecto). Además, puedes presentar movimientos involuntarios (discinesia) después de consumir dosis más altas de levodopa. El proveedor de atención médica puede reducirte la dosis o ajustar los horarios en que las tomas para controlar estos efectos. A menos que el proveedor de atención médica te indique lo contrario, es mejor tomar la carbidopa-levodopa con el estómago vacío si tienes enfermedad de Parkinson avanzada.
- Carbidopa-levodopa inhalada. Inbrija es la marca de un medicamento que suministra carbidopa-levodopa en forma inhalada. Puede resultar útil para controlar los síntomas que surgen cuando los medicamentos por vía oral dejan de funcionar repentinamente durante el día.
- Infusión de carbidopa-levodopa. Duopa es la marca de un medicamento que combina carbidopa y levodopa. Sin embargo, se administra a través de una sonda de alimentación que suministra el medicamento en forma de gel directamente al intestino delgado. La Duopa se administra a pacientes en etapas más avanzadas de la enfermedad de Parkinson, que todavía responden a la carbidopa-levodopa, pero cuya respuesta tiene muchas fluctuaciones. Debido a que la Duopa se administra de manera continua, los niveles en sangre de los dos medicamentos se mantienen constantes. La colocación de la sonda requiere un procedimiento quirúrgico menor. Los riesgos relacionados con la sonda incluyen que la sonda se desprenda o que aparezcan infecciones en la zona de infusión.

- Agonistas de la dopamina. A diferencia de la levodopa, los agonistas de la dopamina no se transforman en dopamina. En cambio, imitan los efectos de la dopamina en el cerebro. Los agonistas de la dopamina no son tan eficaces como la levodopa para tratar los síntomas. Sin embargo, duran más tiempo y pueden usarse con la levodopa para atenuar los efectos a menudo irregulares de la levodopa. Los agonistas de la dopamina son el pramipexol (Mirapex ER) y la rotigotina (Neupro, que se administra a través de un parche). La apomorfina (Apokyn) es un agonista de la dopamina inyectable de rápida acción que se usa para proporcionar un alivio rápido. Algunos de los efectos secundarios de los agonistas de la dopamina son similares a los de la carbidopa-levodopa. Pero también pueden incluir alucinaciones, somnolencia y comportamientos compulsivos como hipersexualidad, adicción al juego y exceso de apetito. Si tomas estos medicamentos y te comportas de una manera inusual que de costumbre, consulta con el proveedor de atención médica.
- Inhibidores de la enzima monoaminooxidasa tipo B. Estos medicamentos son la selegilina (Zelapar), la rasagilina (Azilect) y la safinamida (Xadago). Ayudan a evitar la disolución de la dopamina en el cerebro, ya que inhiben la enzima monoaminooxidasa tipo B. Esta enzima metaboliza la dopamina en el cerebro. La selegilina que se administra con levodopa puede ayudar a prevenir la disolución. Los efectos secundarios de los inhibidores de la enzima monoaminooxidasa tipo B pueden incluir dolores de cabeza, náuseas o insomnio. Cuando se suman a la carbidopa-levodopa, estos medicamentos aumentan el riesgo de alucinaciones. Estos medicamentos no suelen usarse en combinación con la mayoría de los antidepresivos o determinados narcóticos debido a las reacciones potencialmente graves, aunque poco frecuentes. Consulta con el proveedor de atención médica antes de tomar cualquier otro medicamento con un inhibidor de la enzima monoaminooxidasa tipo B.
- Inhibidores de la catecol-O-metiltransferasa. La entacapona (Comtan) y la opicapona (Ongentys) son los medicamentos principales de esta clase. Este medicamento prolonga moderadamente el efecto del tratamiento con levodopa, dado que bloquea una enzima que disuelve la dopamina. Los efectos secundarios, como un mayor riesgo de movimientos involuntarios (discinesia), aparecen principalmente por un efecto potenciado de la levodopa. Otros efectos secundarios incluyen diarrea, náuseas o vómitos. La tolcapona (Tasmar) es otro inhibidor de la catecol-O-metiltransferasa que suele recetarse en muy pocos casos debido al riesgo de daño de los riñones y a la insuficiencia hepática.

- Anticolinérgicos. Estos medicamos se usaron durante muchos años para ayudar a controlar el temblor asociado a la enfermedad de Parkinson. Hay varios medicamentos anticolinérgicos disponibles, como la benzatropina (Cogentin) o el trihexifenidilo. Sin embargo, sus beneficios moderados suelen ser contrarrestados por los efectos secundarios como alteración de la memoria, confusión, alucinaciones, estreñimiento, sequedad en la boca y problemas para orinar.
- Amantadina. Los proveedores de atención médica pueden recetar amantadina (Gocovri) sola para brindar alivio a corto plazo de los síntomas de la enfermedad de Parkinson leve y en etapa temprana. También puede administrarse junto con el tratamiento de carbidopa-levodopa durante las etapas finales de la enfermedad de Parkinson para controlar los movimientos involuntarios (discinesia) inducidos por la carbidopa-levodopa. Los efectos secundarios pueden incluir decoloración irregular de la piel con manchas violetas, hinchazón de los tobillos o alucinaciones.
- Antagonistas del receptor de adenosina (antagonista del receptor A2A). Estos medicamentos actúan sobre áreas del cerebro que regulan la respuesta a la dopamina y permiten que se libere más dopamina. La istradefilina (Nourianz) es uno de los medicamentos antagonistas del receptor A2A.
- Nuplazid (Pimavanserin). Este medicamente se usa para tratar las alucinaciones y las ideas delirantes que pueden aparecer con la enfermedad de Parkinson. Los expertos no están seguros de cómo actúa.
Investigadores del Instituto Florey y Austin Health en Melbourne, Australia, demostraron que es posible detectar signos de la enfermedad de Parkinson hasta 30 años antes de que aparezcan los primeros síntomas de la enfermedad. Lo que podría abrir la puerta a programas de detección y tratamientos preventivos mucho antes de que se produzcan daños irreversibles, según publicaron en la revista Neurology.
“La neurodegeneración en la enfermedad de Parkinson ocurre a lo largo de aproximadamente 33 años, con aproximadamente 10,5 años de degeneración en el putamen posterior (una estructura situada en el centro del cerebro) antes de que se vuelva detectable en una exploración, otros 6,5 años hasta la aparición de los síntomas, y 3 años más hasta el diagnóstico clínico”, precisaron los autores del trabajo en la publicación de sus conclusiones.
Procedimientos quirúrgicos
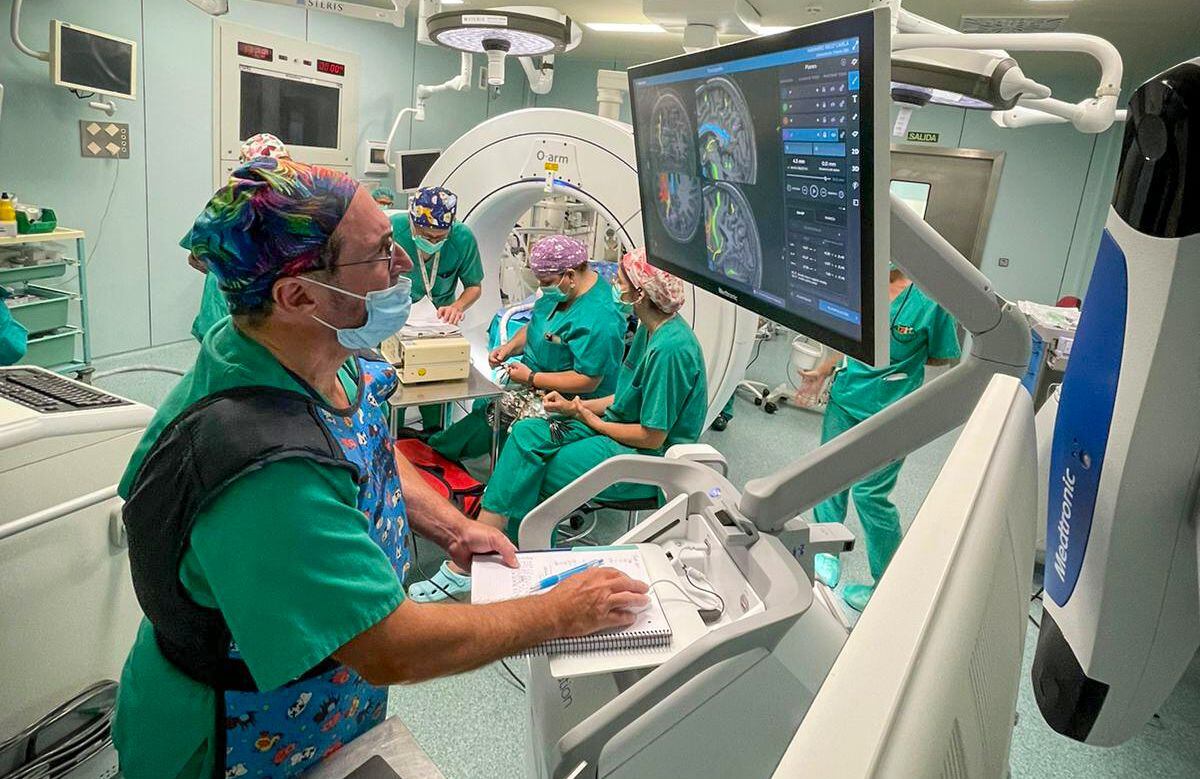
Cuando se realiza la estimulación cerebral profunda, los cirujanos implantan electrodos en una parte específica del cerebro. Los electrodos están conectados a un generador implantado en el pecho del paciente, cerca de la clavícula, que envía impulsos eléctricos al cerebro y puede reducir los síntomas de la enfermedad de Parkinson.
La cirugía implica riesgos, incluidas infecciones, accidentes cerebrovasculares o hemorragia cerebral. Algunas personas tienen problemas con el sistema de estimulación cerebral profunda o tienen complicaciones a causa de la estimulación. Es posible que el médico deba ajustar o reemplazar algunas partes del sistema.
La estimulación cerebral profunda se ofrece más a menudo a aquellos pacientes con enfermedad de Parkinson avanzada que tienen respuestas inestables al medicamento (levodopa).

Las dos regiones cerebrales clave a las que se dirige la estimulación cerebral profunda son el núcleo subtalámico y el globo pálido, “que son dos estructuras del cerebro estrechamente asociadas con el movimiento”, señaló el autor principal, el Dr. Dennis Turner, profesor de neurocirugía, neurobiología e ingeniería biomédica de la Facultad de Medicina de la Universidad de Duke en Durham, Carolina del Norte.
“Hay beneficios en ambas localizaciones por sí solas, dependiendo de los síntomas del paciente”, dijo Turner en un comunicado de prensa de la Duke, “pero creíamos que colocar los electrodos en ambas localizaciones podría ser complementario y ayudar a reducir las dosis de los medicamentos y los efectos secundarios, además de implementar un método completamente nuevo para la ECP adaptativa”.
La estimulación cerebral profunda puede estabilizar las fluctuaciones de los medicamentos, reducir o detener los movimientos involuntarios (discinesia), reducir los temblores y la rigidez y mejorar los movimientos. La estimulación cerebral profunda es eficaz para el control de las respuestas cambiantes a la levodopa, o para controlar las discinesias que no mejoran con los ajustes del medicamento.
Sin embargo, la estimulación cerebral profunda no es útil para los problemas que no responden a la terapia de levodopa aparte de un temblor. La estimulación cerebral profunda puede controlar los temblores aún si estos no responden al medicamento levodopa. Aunque la estimulación cerebral profunda proporciona un beneficio continuado sobre los síntomas de la enfermedad de Parkinson, esta no evita que la enfermedad evolucione.
La ecografía focalizada guiada por resonancia magnética es un tratamiento mínimamente invasivo que ha ayudado a algunas personas con enfermedad de Parkinson a controlar los temblores. Una sonda ecográfica se guía con la resonancia magnética hacia la zona del cerebro en la que comienzan los temblores. Las ondas de la ecografía están a una temperatura muy elevada y queman las zonas que contribuyen a los temblores.